おなかブログ
BLOG
BLOG
あんどう消化器内科IBDクリニックのブログです。
潰瘍性大腸炎やクローン病などのIBD患者さんが血液検査を受けられた際、主治医からよく「CRP」という単語を聞きませんか?「少し血が出ていますが、CRPが陰性だから大丈夫ですね。」みたいな説明をされることも多いと思います。「CRP」とは、何らかの理由で体内で炎症が起きた時、肝臓で作られて血液中に出てくるたんぱく質です。当院も含め、ほとんどの医療機関で測定が可能で、かつ数分で結果が判明するため、IBD患者さんが採血されるときは必ず測るといってもよい検査項目です。その簡便さから私自身も必ず測らせてもらってはいますが・・・実は、IBDでは「CRP」ってあまり反応しないことが多いんです。(「CRPが陰性だから大丈夫」という説明は、必ずしも正しくないってことになりますね(^^;))。

…「大人の事情」というのもあります
炎症が起こるのには様々な経路がありますが、「CRP」はそのすべての経路を反映している訳ではなく、潰瘍性大腸炎やクローン病では、主に「CRP」の上昇にかかわる炎症経路以外での炎症反応が関係しているとされています(「じゃあ、なんで毎回「CRP」測るんだよっ!、てツッコミは一応ナシで。意味がないわけではないんです(^^;)。
また、「CRP」は体内のどの部分で炎症が起きても反応してしまうため、必ずしも腸の炎症を反映しているわけではないという欠点もあります(「1週間前に風邪をひいてました」、でも高値になることがある)。
近年、IBDの治療薬は非常に増えてきていますが、それと同じように新しい検査方法も色々増えてきています。もちろん内視鏡検査がスタンダードなのはもちろんですが、それを補完するような検査も実際の診療で使えるようになっています。今回はその中でも、昨年の開業以来使用する頻度が非常に多くなった「便中カルプロテクチン」についてお話をさせていただきます。
「便中カルプロテクチン」とは (「便カル」って呼んでます )
潰瘍性大腸炎やクローン病の病態把握の方法としては、血便や排便回数といった臨床症状のスコア化による方法と、大腸内視鏡検査による炎症部位の程度や広がりをスコア化する方法が行われています。しかしながら、臨床症状のスコア化は実際の炎症状態と相関しない場合が報告されており、また大腸内視鏡検査は侵襲のある検査であり、患者さんや検査する医者への負担が大きいことが問題でした。
カルプロテクチンは腸管で炎症が生じた際に放出されるたんぱく質の一種です。カルプロテクチンは腸管内で分解されず、安定性の高い物質であるため、腸管内のカルプロテクチン濃度は炎症の程度と相関することが分かっています。すなわち、便の中のカルプロテクチンの濃度を測定することで、かなり正確に腸内の炎症の程度を予測することができます。また、カルプロテクチンは再燃の約3カ月前から上昇しているという報告があり、内視鏡的な再燃よりも早い段階から再燃を検出できる可能性があります(潰瘍性大腸炎の場合)。
つまり、「便中カルプロテクチン」を測定することで、炎症の程度を予測したり、症状が落ち着いているときに現在の治療が適切かを評価するのに有用ですし、定期的に測定することで症状が悪化する前にある程度予測できる可能性があります。何よりも、「便を採取するだけ」というまったく痛みを伴わない方法で行うことが可能です。
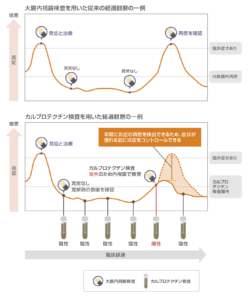
日経メディカル2017年8月17日の記事より転記
このように非常に有用な検査ですが、開業するまで(つまり勤務医の時)はあまり使っていませんでした。当然、病院で便を出して帰ってもらうわけにもいかず、採取用の容器をお渡しするのですが、病院の受付時間までに学校や仕事が終わることはほとんどなく、土日も当然お休みなので、結局検体を提出できるのが次の診察の時になってしまいます。外注検査であり結果が返ってくるのが1週間ほどかかるので、実際に検査結果を説明できるのがその次の診察の時になってしまいます。これではせっかく早い段階から再燃を予測できても意味がありません(^^;。クリニックであれば、前もって夕方の仕事帰りや土曜日に検体を提出していただき、次の診察の時には直近の検査結果(=腸の中の状態)をもとに、治療につき患者さんと相談することが可能ですし、これにより必要ではない大腸内視鏡検査を減らすことも可能になります。クリニックのアクセスのしやすさと「便中カルプロテクチン」の簡便さは非常に相性が良いと感じています。
昨今は様々な新規治療薬が開発され、IBDはより良い寛解状態を保つことが可能になっていますが、そのためには病気の状態の把握が必須です。現時点では内視鏡検査は避けることができませんが、新しく開発された低侵襲で精度の高い検査を組み合わせることで、患者さんの負担が少しでも軽くなるように心がけたいと思っています(内視鏡検査が楽にできるのが一番いいんですけどね(^^;)。